Zuletzt aktualisiert am 09.05.2017 von
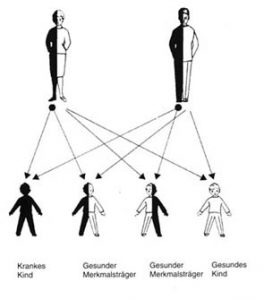 Mukoviszidose (mukus=Schleim, viscös=zäh) ist die häufigste schwerwiegende vererbbare Stoffwechselerkrankung. Sie tritt in unserer Bevölkerung mit einer Häufigkeit von etwa 1 Erkrankung auf 2500 Neugeborene auf. Jeder 20. von uns ist Überträger des Erbmerkmals auf einem Chromosom ohne es zu wissen. Menschen, die das Mukoviszidosegen nur von einem Elternteil geerbt haben, sind selbst gesund. Erst wenn das kranke Gen von beiden Eltern auf das Kind übertragen wird, erkrankt es an Mukoviszidose. In Deutschland treffen etwa in jeder 400. Ehe zwei gesunde Genträger aufeinander. Das Risiko, daß sie ein Kind mit Mukoviszidose bekommen, liegt bei 25%. Während das Krankheitsbild der Mukoviszidose schon seit den dreißiger Jahren bekannt ist, wurde erst 1989 die dafür verantwortliche Genmutation, das heißt Veränderung im Erbmaterial, auf dem Chromosom 7 gefunden. Diese winzige Veränderung im Erbmaterial führt zu einer Funktionsstörung aller schleimbildenden Drüsen, dazu gehören Schweißdrüsen, Speicheldrüsen, die Drüsen der Bronchien und des Magen-Darmtraktes, insbesondere die Bauchspeicheldrüse. Diese Drüsen produzieren ein zu zähes Sekret, das in den verschiedenen Organen zu unterschiedlichen Störungen führen kann:
Mukoviszidose (mukus=Schleim, viscös=zäh) ist die häufigste schwerwiegende vererbbare Stoffwechselerkrankung. Sie tritt in unserer Bevölkerung mit einer Häufigkeit von etwa 1 Erkrankung auf 2500 Neugeborene auf. Jeder 20. von uns ist Überträger des Erbmerkmals auf einem Chromosom ohne es zu wissen. Menschen, die das Mukoviszidosegen nur von einem Elternteil geerbt haben, sind selbst gesund. Erst wenn das kranke Gen von beiden Eltern auf das Kind übertragen wird, erkrankt es an Mukoviszidose. In Deutschland treffen etwa in jeder 400. Ehe zwei gesunde Genträger aufeinander. Das Risiko, daß sie ein Kind mit Mukoviszidose bekommen, liegt bei 25%. Während das Krankheitsbild der Mukoviszidose schon seit den dreißiger Jahren bekannt ist, wurde erst 1989 die dafür verantwortliche Genmutation, das heißt Veränderung im Erbmaterial, auf dem Chromosom 7 gefunden. Diese winzige Veränderung im Erbmaterial führt zu einer Funktionsstörung aller schleimbildenden Drüsen, dazu gehören Schweißdrüsen, Speicheldrüsen, die Drüsen der Bronchien und des Magen-Darmtraktes, insbesondere die Bauchspeicheldrüse. Diese Drüsen produzieren ein zu zähes Sekret, das in den verschiedenen Organen zu unterschiedlichen Störungen führen kann:
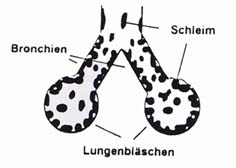 In den Bronchien kommt es zu Verstopfungen der Atemwege mit zähem Schleim. Das führt einerseits zu einer mechanischen Behinderung der Atmung, andererseits bildet dieser Schleim einen idealen Nährboden für Bakterien. Die Folge sind gehäufte Lungenentzündungen, die zu einer fortschreitenden Zerstörung des Lungengewebes führen können. Der chronische Husten, mit dem die Patienten versuchen, ihren Schleim loszuwerden, ist ein Hauptsymptom dieser Erkrankung.
In den Bronchien kommt es zu Verstopfungen der Atemwege mit zähem Schleim. Das führt einerseits zu einer mechanischen Behinderung der Atmung, andererseits bildet dieser Schleim einen idealen Nährboden für Bakterien. Die Folge sind gehäufte Lungenentzündungen, die zu einer fortschreitenden Zerstörung des Lungengewebes führen können. Der chronische Husten, mit dem die Patienten versuchen, ihren Schleim loszuwerden, ist ein Hauptsymptom dieser Erkrankung.
Die Beschwerden im Magen-Darmtrakt entstehen hauptsächlich durch die Zähigkeit der Verdauungssäfte aus der Bauchspeicheldrüse. Durch die Verstopfung des Ausführungsganges der Bauchspeicheldrüse gelangt zu wenig von den Verdauungsenzymen in den Darm und führt dadurch zu Verdauungsstörungen, die sich in massigen, fettigen Durchfällen, Bauchschmerzen und mangelnder Gewichtszunahme zeigen. Die Bauchspeicheldrüse selbst wird durch die aufgestauten Verdauungssäfte angedaut und auf Dauer zerstört. Diese bindegewebige Umwandlung mit kleinen Hohlräumen nennt man auch cystische Fibrose (CF). Daher kommt der zweite Name für diese Erkrankung, der außerhalb des deutschen Sprachraums benutzt wird.
Bisher ist Mukoviszidose nicht heilbar. Noch vor wenigen Jahrzehnten starben die Kinder meist im Kleinkindesalter. Heute erreichen immerhin über 30% der Patienten das Erwachsenenalter. Diese Lebenserwartung läßt sich nur durch eine sehr intensive und für den Patienten sehr zeitaufwendige Therapie erreichen.
Woran erkennt man Mukoviszidose?
In der Regel erscheinen die Neugeborenen noch gesund. Einige wenige leiden bereits kurz nach der Geburt an einer Verstopfung des Darms mit zu zähem Stuhlgang (Mekoniumileus). Bei den meisten Patienten wird die Diagnose in den ersten Lebensjahren gestellt, weil sie mit Gedeihstörungen und Durchfällen oder chronischem Husten auffallen. Bei geringer Ausprägung wird die Erkrankung zum Teil auch erst im Jugendlichenalter erkannt. Zur Sicherung der Diagnose wird der Schweiß untersucht. Ein zu hoher Salzgehalt des Schweißes im Schweißtest ist beweisend für das Vorliegen dieser Erkrankung. Heute kann auch an Blutzellen eine Genanalyse durchgeführt werden, mit der man die genetische Veränderung direkt nachweisen kann. Hierdurch wird eine vorgeburtliche Diagnose durch Fruchtwasserpunktion in der Frühschwangerschaft möglich.
Wie wird Mukoviszidose behandelt?
Noch ist Mukoviszidose unheilbar. Eine große Hoffnung für viele Patienten ist die Gentherapie, die jedoch zur Zeit noch in mehr oder weniger ferner Zukunft liegt. Bis dahin ist eine relativ aufwendige Therapie erforderlich, die jedoch nur die Symptome lindern und ein Fortschreiten der Erkrankung verzögern kann. Diese Therapie stützt sich überwiegend auf drei Säulen:
1. Atemtherapie:
Zur Verbesserung des Schleimtransportes in den Bronchien müssen mehrmals täglich Inhalationen von schleimverflüssigenden Medikamenten durchgeführt werden. Sie werden bei Kleinkindern kombiniert mit Klopfmassagen und Vibrationen des Brustkorbes, die von den Eltern durchgeführt werden. Ältere Kinder und erwachsene Patienten erlernen eine Selbstreinigungstechnik der Lunge, die autogene Drainage, die sie von Hilfspersonen unabhängig macht. Zusätzlich gibt es verschiedene Hilfsmittel zur Atemtherapie wie Gymnastikmatten und -bälle, Lagerungskeile und Blasgeräte, die das Säubern der Atemwege von dem zähen Schleim erleichtern. Sport und regelmäßiges körperliches Training werden empfohlen, um die Atmung zu vertiefen und Herz und Kreislauf zu trainieren. Kuraufenthalte am Meer oder im Mittelgebirge können mit einem konsequenten Trainingsprogramm und durch Überprüfung und Verbesserung der krankengymnastischen Techniken zu einer Stabilisierung des Gesundheitszustandes beitragen.
2. Antibiotikatherapie:
 Zur Verhinderung von Infektionen der Bronchien und der Lunge sind häufige Antibiotikagaben erforderlich, da chronische Infektionen zu einer fortschreitenden Zerstörung des Lungengewebes führen. Die Art der Antibiotikatherapie ist unterschiedlich und richtet sich danach, welche Bakterien in dem Bronchialschleim gefunden werden. Einige Patienten nehmen regelmäßig Antibiotika in Form von Saft oder Tabletten ein. Manche Antibiotika können auch mit dem Inhaliergerät vernebelt und eingeatmet werden. Bei chronischer Infektion mit dem Pseudomonas-Bakterium müssen die Patienten regelmäßige, mindestens 14-tägige, intravenöse Antibiotikatherapien durchführen. Dies ist meistens mit einem stationären Krankenhausaufenthalt verbunden. In den letzten Jahren werden jedoch immer mehr Möglichkeiten geboten, diese Therapie auch ambulant zu Hause durchzuführen. Zusätzlich werden in den letzten Jahren immer mehr Medikamente eingesetzt, die die überschießende körpereigene Abwehr gegen die chronische Bakterienbesiedlung unterdrücken sollen.
Zur Verhinderung von Infektionen der Bronchien und der Lunge sind häufige Antibiotikagaben erforderlich, da chronische Infektionen zu einer fortschreitenden Zerstörung des Lungengewebes führen. Die Art der Antibiotikatherapie ist unterschiedlich und richtet sich danach, welche Bakterien in dem Bronchialschleim gefunden werden. Einige Patienten nehmen regelmäßig Antibiotika in Form von Saft oder Tabletten ein. Manche Antibiotika können auch mit dem Inhaliergerät vernebelt und eingeatmet werden. Bei chronischer Infektion mit dem Pseudomonas-Bakterium müssen die Patienten regelmäßige, mindestens 14-tägige, intravenöse Antibiotikatherapien durchführen. Dies ist meistens mit einem stationären Krankenhausaufenthalt verbunden. In den letzten Jahren werden jedoch immer mehr Möglichkeiten geboten, diese Therapie auch ambulant zu Hause durchzuführen. Zusätzlich werden in den letzten Jahren immer mehr Medikamente eingesetzt, die die überschießende körpereigene Abwehr gegen die chronische Bakterienbesiedlung unterdrücken sollen.
3. Ernährungstherapie:
Vermeidung von Untergewicht und Mangelernährung ist nur durch eine sehr hochkalorische und fettreiche Ernährung zusammen mit der Gabe von Verdauungsenzymen zu jeder Mahlzeit möglich. Bei manchen Patienten sind dies alleine schon 12 – 15 Kapseln pro Tag. Mukoviszidosepatienten müssen in der Regel etwa anderthalb mal so viel essen wie gesunde Gleichaltrige, um ihren erhöhten Kalorienbedarf auszugleichen. Da sie aber häufig appetitlos sind, kann das zum Teil nur durch zusätzliche hochkalorische “Astronautennahrung” erreicht werden, die bei manchen Patienten auch nachts über eine Magensonde zugeführt werden muß. Eine solche Sonde kann entweder durch die Nase in den Magen geschoben werden oder durch die Bauchdecke in den Magen eingepflanzt werden. Diese PEG-Sonden (perkutane endoskopische Gastrostomiesonden) werden von den Patienten relativ gut akzeptiert und sind für einige Patienten die einzige Chance, an Gewicht zuzunehmen. Trotz dieser Bemühungen bleiben aber viele der Patienten klein und untergewichtig.
Begleiterscheinungen bei Mukoviszidose
Bei Jugendlichen und Erwachsenen können zusätzlich Probleme mit der Leber und Gallenblase auftreten, die weitere Medikamente erforderlich machen. Außerdem besteht ein erhöhtes Risiko, einen Diabetes mellitus (Zuckerkrankheit) zu entwickeln, weswegen einige Patienten auch täglich Insulin spritzen müssen. Für Patienten mit weit fortgeschrittener Lungenerkrankung steht seit einigen Jahren die Möglichkeit der Lungentransplantation zur Verfügung.
Wie lebt man mit Mukoviszidose?
Die Ausprägung der Symptome kann von Patient zu Patient sehr unterschiedlich sein. Während einige in ihrer körperlichen Leistungsfähigkeit kaum oder wenig beeinträchtigt sind, haben andere schwer mit Atemnot zu kämpfen. Für alle gilt aber, daß die tägliche zeitaufwendige Therapie mit Inhalationen und Atemgymnastik ein hohes Maß an Disziplin von dem Patienten selbst und seinen Eltern fordert. Die tägliche Einnahme einer solchen Vielzahl von Medikamenten ist für den Laien kaum vorstellbar. Zusätzlich stellt natürlich das Wissen um das Fortschreiten der Erkrankung und einen möglicherweise frühzeitigen Tod eine große Belastung für die ganze Familie dar.
Dr. med. Doris Staab






