Zuletzt aktualisiert am 09.05.2017 von
I. Was ist eine PEG
 PEG = perkutane endoskopische Gastrostomie
PEG = perkutane endoskopische Gastrostomie- bedeutet: von außen durch die Haut (perkutan) wird eine Verbindung zum Magen (Gastrostomie) oder Dünndarm geschaffen, in die eine Ernährungssonde eingelegt wird, dieses erfolgt mit Hilfe eines Gastroskops (Gerät zur Magenspiegelung), d.h. endoskopisch
- Methode zur ausschließlichen oder zusätzlichen enteralen (über den Magen-Darm-Trakt) Nahrungszufuhr als Langzeiternährung zu
- entwickelt 1980 durch den Kinderchirurgen Gauderer
II. Warum und unter welchen Umständen ist eine PEG bei Mukoviszidose notwendig
- die Gedeihstörung/Mangelernährung (Dystrophie) ist ein führendes Symptom bei der Mukoviszidose, sie resultiert in erster Linie aus der Störung der Funktion der Bauchspeicheldrüse (exokrine Pankreasinsuffizienz), die bei ca. 80% der Patienten besteht, weitere Ursachen sind eine oft unzureichende Nahrungsaufnahme (Appetitlosigkeit) sowie ein erhöhter Energieverbrauch, somit ist der Energiebedarf bei Mukoviszidose größer als bei Gesunden
Wichtig:
- zwischen schwerer Gedeihstörung/Mangelernährung und ungünstigem Verlauf der Lungenerkrankung sowie den Überlebenskurven besteht ein Zusammenhang, d.h. je besser der Ernährungszustand des Patienten, desto günstiger der Verlauf
Feststellung der Gedeihstörung:
- durch regelmäßige Erhebung der Körpermaße (Länge und Gewicht) und Bestimmung des Längen-Sollgewichts (LSG = (aktuelles Gewicht / Idealgewicht zur Länge) x 100; Idealgewicht = Gewicht der Längenperzentile) bzw. des Body-Mass-Index ( BMI = Körpergewicht in kg / (Länge in m)²)
- Führen eines Ernährungsprotokolls
- Laboruntersuchungen einschließlich Stuhlfettbestimmung
Therapie der Gedeihstörung/Mangelernährung:
- Essdisziplin/Einhalten der Anzahl und Dauer der Mahlzeiten
- allgemeine Ernährungsberatung, korrekte Enzym- und Vitaminsubstitution,Verabreichung zusätzlicher Kalorien in Form von Maltodextrinzusatz zur Kost, Trinken hochkalorischer Zusatznahrung (z.B. Fresubin o.a.)
- Anlegen einer PEG zur zusätzlichen nächtlichen Verabreichung hochkalorischer Zusatznahrung
Indikationen (d.h. wann eine PEG notwendig ist):
- unzureichender Ernährungszustand (bei einem Längen-Sollgewicht < 85% oder einem Body-Mass-Index <17, einem Gewicht <3. Perzentile), ungenügender oraler Kalorienzufuhr und ausbleibender Besserung trotz ausschöpfen aller o.g. Maßnahmen zur Behandlung der Gedeihstörung / Mangelernährung
- Vorbereitung auf eine Lungentransplantation bei schlechtem Ernährungszustand
Kontraindikationen (d.h. wann eine PEG nicht möglich ist):
- akute Erkrankungen des Bauchraumes (z. B. Darmverschluss, Bauchfellentzündung, Bauchspeicheldrüsenentzündung)
- schwere Wundheilungsstörungen
- fehlende Diaphanoskopie (Sichtbarwerden der Lichtquelle des Gastroskops durch die Bauchhaut)
Einverständnis des Patienten:
- vor der endgültigen Entscheidung über die Anlage einer PEG sind ausführliche Gespräche mit dem Patienten und seinen Eltern erforderlich; die Akzeptanz von beiden Seiten ist unabdingbar
III. Möglichkeiten der Anlage einer PEG:
 gastrale PEG = Sonde im Magen (mit nach außen liegendem Schlauch)
gastrale PEG = Sonde im Magen (mit nach außen liegendem Schlauch)- jejunale PEG = Sonde im Dünndarm ( mit doppelläufigem Schlauch nach außen)
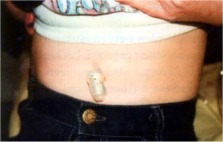
- Button = Sonde im Magen (kein Schlauch, sondern ein der Bauchhaut anliegender, verstöpselter Plastik”Knopf”)
Wichtig:
- bei Erstanlage immer zuerst gastrale oder jejunale PEG (letzteres, falls ein starker Rückfluss von Mageninhalt in die Speiseröhre stattfindet), Button später statt gastraler PEG möglich und primär aus kosmetischen Gründen zu erwägen
IV. Durchführung der PEG-Anlage
Operativer Eingriff:
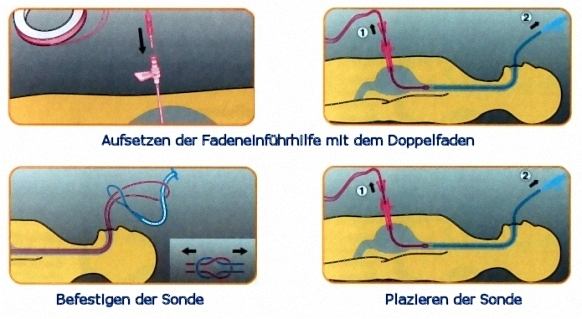
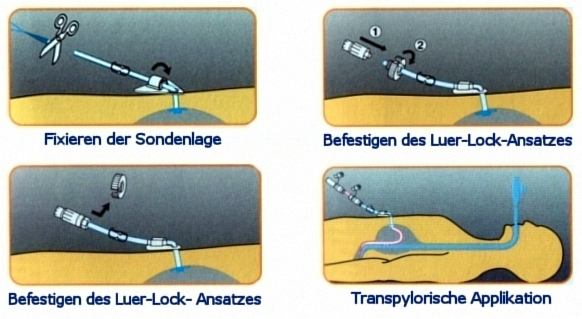
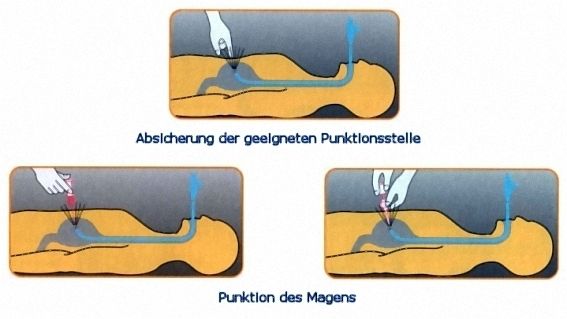
- Der Eingriff erfolgt bei Kindern immer in Vollnarkose, bei kooperativen Jugendlichen und Erwachsenen evt. auch unter Sedierung (nach Verabreichung von Beruhigungsmedikamenten). Nach Einführen des Gastroskops und Darstellung des Magens mittels der Lichtquelle des Geräts erfolgt die Punktion des Magens durch die Haut. Über die Punktionskanüle wird ein Faden in den Magen eingeführt, der mittels einer Zange durch das Gastroskop über den Mund nach außen gezogen und mit dem nun die Sonde verbunden wird. Mit Hilfe des Fadens wird die Sonde in den Magen gezogen, wodurch eine innere Halteplatte das Herausrutschen verhindert wird und durch die äußere Halteplatte die Fixierung erfolgt. Abschließend wird ein Anschluss zum Ansetzen der Spritze (Luer-Lock-Anschluss) angebracht.
Postoperative Versorgung:
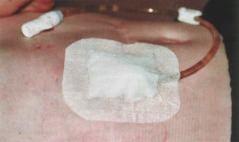
- Nach dem Eingriff hält der Patient zunächst Bettruhe ein, wird vom Pflegepersonal kreislaufmäßig überwacht und erhält bei Bedarf eine Schmerzmedikation. Er wird auch hinsichtlich eventueller lokaler Blutungen und Bauchschmerzen überwacht. Tee kann nach 6 und Nahrung nach 12 Stunden über die Sonde verabreicht werden. Nach 24 Stunden sollte ein Drehen der Sonde um 360 Grad erfolgen und nach 3-5 Tagen wird die äußere Halteplatte gelockert. Der Verband wird in der ersten Woche täglich und danach 2x pro Woche bzw. bei Bedarf gewechselt. Später kann bei reizloser Umgebung auch völlig auf einen Verband verzichtet werden. Bei unauffälligem Verlauf ist Duschen nach 1 Woche , Baden nach 2 Wochen möglich.
Verabreichung der Nahrung und Pflege der Sonde:
- Vom behandelnden Arzt werden die Art und Menge der zu verabreichenden Nahrung, der Zeitraum sowie die erforderliche Enzymdosis festgelegt. Die Nahrung kann mit Hilfe einer Pumpe per Schwerkraft oder in Sonderfällen auch per Spritze verabreicht werden. Nach jeder Benutzung der Sonde ist diese jeweils mit 20 ml Tee, stillem oder abgekochtem Wasser ( Achtung: Keine Verwendung säurehaltiger Flüssigkeiten! ) zu spülen. Auch sämtliches Zubehör ist sauber und trocken zu halten. Die Sondenumgebung muss regelmäßig angesehen und sauber gehalten werden. Besitzt der Patient einen Button, so ist dieser einmal täglich zu drehen und alle 4-6 Wochen muss der Flüssigkeitsgehalt des im Magen befindlichen Halteballons überprüft werden.
Komplikationen (relativ häufig):
- Rötung/Entzündung der Umgebung der Sondeneintrittsstelle
- Austritt von Sekret oder Nahrung neben der Sonde
- Bildung von Granulationsgewebe (Narbengewebe)
- Materialversagen (Abriss)
- Übelkeit, Sodbrennen, Völlegefühl, Erbrechen
- Gastroösophagealer Reflux (Rückfluss von Mageninhalt in die Speiseröhre)
Komplikationen (selten):
- Infektionen (außer lokaler Umgebungsreaktion)
- Bauchfellentzündung
- Netzvorfall (Netz = schürzenförmige Bauchfellfalte, die am Magen und Darm heftet und normalerweise über den Dünndarmschlingen liegt)
- Erbrechen jejunaler (im Dünndarm gelegener) Sonden
V. Literatur:
- B. Lembcke u.a.: “Enterale Ernährung” (Handbuch für Patienten), Deutscher Ärzte-Verlag, 1993
- Fresenius Kabi: “Praxis der enteralen Ernährung”
- Kleif Geib: “Enterale Ernährung über PEG und Button; Einführung und Demonstration”, in: CF-Report Ausgabe 13
- C. Meier u.a.: ” Die enterale Ernährung über eine endoskopisch kontrollierte Gastrostomie (PEG) aus Sicht der betroffenen CF-Patienten”, Kinder- und Jugendmedizin 2001; 1:96-126
Dr. med. Roswitha Willenberg
Helios Klinikum Berlin-Buch
Email: Rwillenberg@berlin.helios-kliniken.de